PHỤ NỮ MẮC BỆNH THẬN CÓ MẤT CƠ HỘI SINH CON KHÔNG?
Hiện nay một số bạn trẻ có bệnh thận mạn tính (Chronic kidney disease - CKĐ) không dám mang thai và sinh con, mặc dù được chúng tôi khuyến khích. Tâm lý sợ bệnh thận nặng nên hoặc lo không thể đẻ được ra con bình thường. Tuy nhiên không phải cứ mắc bệnh thận là không thể sinh con. Vấn đề này phụ thuộc vào nhiều yếu tố: bệnh thận cụ thể là gì? Chức năng thận hiện tại? Các thuốc đang dùng vv…Chúng tôi xin trao đổi một số vấn đề chính như sau để các bạn tham khảo và cùng với bác sĩ đưa ra quyết định có mang thai hay không và nên mang thai khi nào cũng như theo dõi như thế nào trong thời gian mang thai.
Phần 1: Ảnh hưởng của bệnh thận mạn tính lên thai kỳ: Hội chứng thận hư khi mang thai có nguy cơ gì?
Bệnh thận mạn thường gây nên các biến cố bất lợi cho người phụ nữ khi có thai. Nhiều nghiên cứu và thống kê trên lâm sàng cho thấy phụ nữ có bệnh thận mạn trước đó khi mang thai sẽ gia tăng các biến cố như tăng huyết áp thai kỳ, tiền sản giật, sản giật, thậm chí tử vong. Nguy cơ mắc tiền sản giật ở nhóm phụ nữ mắc bệnh thận mạn cao trên 10 lần so với nhóm không mắc bệnh thận mạn khi mang thai. Tiền sản giật khó chẩn đoán hơn ở những phụ nữ CKD đã có tăng huyết áp và protein niệu trước đó. Tuy nhiên, tiền sản giật có thể làm nặng thêm tình trạng tăng huyết áp và protein niệu, có thể có biểu hiện giảm số lượng tiểu cầu và tăng men gan (hội chứng HELLP). Mặc dù tiền sản giật thường xảy ra trong 3 tháng cuối của thai kỳ, nhưng những phụ nữ mắc bệnh thận trước đó có nguy cơ mắc tiền sản giật sớm hơn, có thể xuất hiện ngay từ 3 tháng giữa của thai kỳ. Những phụ nữ mắc bệnh thận mạn tính khi mang thai thường có tiên lượng không tốt cho thai nhi khi so với phụ nữ khỏe mạnh. Theo Nevis (2011), bệnh thận mạn tính của mẹ làm gia tăng các biến cố bất lợi cho thai nhi trong thai kỳ:
Nguy cơ bị sảy thai, sinh non, sinh mổ và cân nặng thấp khi sinh cao hơn ở bệnh nhân mắc bệnh thận mạn tính. Tỷ lệ sống sót của thai nhi thấp hơn khi tăng huyết áp không được kiểm soát được. Nguy cơ tử vong thai nhi cao hơn khoảng 10 lần ở những phụ nữ có huyết áp động mạch trung bình > 105 mmHg so với những người kiểm soát huyết áp tốt hơn.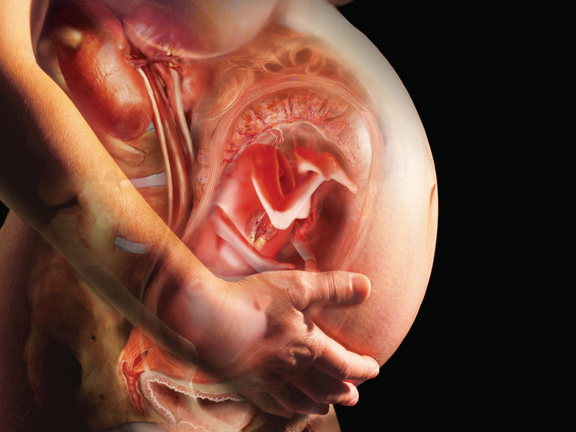
Một vấn đề khác ảnh hưởng đến thai kỳ ở phụ nữ có bệnh thận mạn là tác dụng phụ có thể có của các loại thuốc dùng để điều trị bệnh thận: Thuốc ức chế men chuyển angiotensin, ức chế thụ thể angiotensin II và một số thuốc ức chế miễn dịch (đặc biệt là cyclophosphamide) cần dừng trong thời gian sớm nhất trước khi có thai. Phụ nữ chưa kết hôn hoặc không mang thai nhưng đang trong độ tuổi sinh đẻ nên được cảnh báo về hậu quả tiềm tàng của các tác nhân này nếu mang thai.
Hội chứng thận hư khi mang thai có nguy cơ gì?
Trong thai kỳ bình thường, nồng độ albumin huyết thanh cũng giảm và do đó, giảm albumin cũng có thể nghiêm trọng hơn ở bệnh nhân mang thai có hội chứng thận hư. Về điều trị không dùng thuốc bao gồm đeo tất áp lực và tránh đứng lâu. Truyền albumin là thích hợp cho trường hợp phù nặng.
Hạ albumin nặng (albumin < 25 g/L) cũng góp phần tăng nguy cơ huyết khối tĩnh mạch (bản thân thai kỳ cũng là yếu tố nguy cơ tăng đông). Có thể trong một số trường hợp phụ nữ có protein niệu cao và albumin huyết thanh thấp < 20 g/L sẽ được điều trị dự phòng huyết khối trong suốt thai kỳ.
Thuốc chống đông cũng nên được cân nhắc sử dụng trong những trường hợp hội chứng thận hư có các yếu tố nguy cơ như; béo phì, bất động, bệnh thận màng, hoặc viêm mạch. Heparin trọng lượng phân tử thấp là thuốc chống đông máu được lựa chọn.
Thuốc lợi tiểu có thể được sử dụng thận trọng, về mặt lý thuyết thuốc gây ra sự suy giảm thể tích nội mạch, nếu không kiểm soát tốt việc dùng thuốc có thể làm xấu đi và / hoặc góp phần gây co mạch toàn thân và giảm tưới máu nhau thai trong tiền sản giật.
Chẩn đoán phân biệt bệnh lý cầu thận gây ra hội chứng thận hư phát hiện lần đầu với tiền sản giật, đặc biệt khi sau 20 tuần thai là rất khó khăn. Nếu bệnh nhân được chẩn đoán hội chứng thận hư trong thai kỳ, đặc biệt là trước 20 tuần thai, và/hoặc có suy giảm chức năng thận, sinh thiết thận cần được đặt ra. Tuy nhiên trên thực tế lâm sàng không nên chỉ định sinh thiết nếu không thực sự cần thiết ở thời điểm bệnh nhân đang mang thai. Các tổn thương mô bệnh học có thể gặp là: xơ hóa cầu thận ổ - mảnh, tổn thương tối thiểu, bệnh thận màng…
Phần 2: Bệnh thận IgA và thai nghén (còn tiếp)
Chúc các bạn có sự lựa chọn phù hợp, luôn mạnh khỏe và hạnh phúc!
Ts Đỗ Gia Tuyển
Xem thêm: